A tartós tetoválás készítése során a festékanyagot speciális tű segítségével a bőr alsóbb rétegeibe, a dermisbe juttatják. Néhány szín veszít ugyan intenzitásából az idő folyamán, de az így készült tetoválás maradandó, ezért sem mindegy, hogy milyen következményekkel jár a viselése. A tartós festékek legtöbbje valamilyen fémet tartalmaz, ezért fémallergiások körében egyértelműen magasabb az allergiás reakció kockázata. Emellett a festékek egyéb alkotói is okozhatnak allergiás reakciót, ilyenek például a tartósítószerként használt thiomersal, formaldehyde, propylene glycol.
Az allergia tünetei
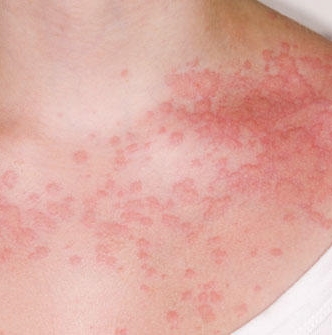
Mivel a fémek tartósan jelen vannak a bőrben, már az első tetoválás alkalmával is okozhatnak súlyos allergiás reakciót. A tetoválás után néhány nappal vagy néhány héttel később az adott bőrterületen allergiás ekcéma - kiütések, bőrpír, viszketés - jelentkezhet. Dr. Garaczi Edina allergológus, bőrgyógyász, a Budai Allergiaközpont orvosa szerint az is előfordul, hogy a festékek néhány hónappal vagy évekkel később úgynevezett granulomatózus gyulladást váltanak ki, ilyenkor kicsiny csomócskák jelennek meg a tetoválás mentén. Egyes fémek súlyos fényérzékenységet provokálhatnak (a napfénynek kitett helyen a bőr megduzzad, vörös, nedvezik), ilyen például a vörös és a sárga színű kadmium.
Festékek, színek és fémek
A festékek színét különböző pigmentek adják, melyek közül megkülönböztetünk fém, növényi eredetű és szerves pigmenteket.
A vörös festék okozza a legtöbb problémát a tetováló festékek közül. Alapféme egy higany származék (higany-szulfid, Pigment Red 106), amely cinnabar néven is ismert, ezen kívül a vörös színű kadmium-szelenid (Cadmium Red) szintén okozhat allergiás reakciót és fényérzékenységet is. A higany vegyületek helyett vörös festékekben használatosak növényi pigmentek (kármin, szantálfa, brazilfa), vagy szerves pigmentek (naftanilvegyület, Naphtol-AS) is.
Egyéb színek és pigment tartalmuk:
Fekete festék: általában feketeszén (Pigment Black), emellett fekete tiszafa, börzsönyfa, vas-oxid, logwood kivonatot (Nyugat-Indiában honos Haematoxylon campechisnum kivonata) is tartalmazhat. Sárga festék: kadmium sárga, sárga vas-oxid (Okker), kurkuma sárga (Natural Yellow3).
Zöld festékek: króm-oxid (Pigment Green 17), réz származékok (malachit).
Kék festék: a kobalt származékok, réz származékok (ultramarin).
Lila festék: mangán származékok, kinakridon (Pigment Violet 19).
Barna festék: vas-oxidok, kadmium származékok.
Fehér festék: titán, titán-dioxid, cink-oxid származékok.
Eső előtt köpönyeg
Ha már kialakult az allergiás reakció, a súlyosságától függően helyileg szteroid kenőcsök, antihisztamin tabletta használata javasolt, felülfertőződés esetén pedig antibiotikum szükséges. A kellemetlen szövődmények megelőzésének érdekében javasolt allergiavizsgálatot végeztetni, még a tetoválás elkészítése előtt. Az allergia kivizsgálása az úgynevezett epicután bőrteszt (rátevéses bőrpróba) segítségével történik. A vizsgálatot standardizált anyagokkal végezzük. Ezeket az anyagokat a hát bőrére bőrbarát ragtapasz segítségével helyezzük fel, majd 48 óra múlva eltávolítjuk. Az eredmény végső leolvasása 72 óra múlva, illetve bizonyos esetekben 7 nap múlva történik. Az eredmények alapján pontosan meg tudjuk határozni, hogy a tetoválásokban előforduló anyagok közül melyik okoz problémát.


 - A lakosság több mint 20%-a szénanáthás, az érintetteknél eltérő súlyosságúak a tünetek. Van, aki csak egyet-kettőt tüsszent az allergiát okozó növény virágzásának idején, de vannak, akik tavasztól-őszig az összes pollenre érzékenyek és súlyos, az életminőséget rontó tüneteik vannak. Ezek az ún. outdoor pollenek okozzák a legtöbb panaszt, hiszen nem lehet őket elkerülni. Tüneteket februártól-októberig több növény is okozhat, ezeket részletesen a pollennaptár tartalmazza. Ott megtalálhatjuk a virágzásuk időpontját is, ami segíthet felkészülni a tünetekre. A legtöbb panaszt kétség kívül a parlagfű okozza, augusztus közepétől-október végéig.
- A lakosság több mint 20%-a szénanáthás, az érintetteknél eltérő súlyosságúak a tünetek. Van, aki csak egyet-kettőt tüsszent az allergiát okozó növény virágzásának idején, de vannak, akik tavasztól-őszig az összes pollenre érzékenyek és súlyos, az életminőséget rontó tüneteik vannak. Ezek az ún. outdoor pollenek okozzák a legtöbb panaszt, hiszen nem lehet őket elkerülni. Tüneteket februártól-októberig több növény is okozhat, ezeket részletesen a pollennaptár tartalmazza. Ott megtalálhatjuk a virágzásuk időpontját is, ami segíthet felkészülni a tünetekre. A legtöbb panaszt kétség kívül a parlagfű okozza, augusztus közepétől-október végéig. 
 A nemzetközi ajánlásokban nem tiltólistás alapanyag a zab, köszönhetően annak, hogy egyre több vizsgálat történik a zabfogyasztással kapcsolatban cöliákiások körében is –
A nemzetközi ajánlásokban nem tiltólistás alapanyag a zab, köszönhetően annak, hogy egyre több vizsgálat történik a zabfogyasztással kapcsolatban cöliákiások körében is –
 A külföldi szakirodalmat a hazai tapasztalatok is igazolják – derül ki
A külföldi szakirodalmat a hazai tapasztalatok is igazolják – derül ki 
 Az EAACI fontosnak tartja a figyelmet ilyen módon is a betegségre irányítani. Felmérésük alapján az allergiás betegek száma Európában eléri a 150 milliót, s a jövőben további emelkedéstől tartanak. Kutatók szerint napjainkban három gyermekből egy allergiás, az elkövetkező tíz évben pedig vélhetően az európai lakásság felénél kimutatható lesz majd a betegség valamilyen típusa. A kampány során a betegség tüneteinek megismertetése mellett, annak egyéb következményeire is igyekeznek felhívni a társadalom figyelmét: az allergia befolyásolja az életminőséget, a betegség egyénenként eltérő súlyossági fokban jelentkezhet, kezelése magas költséggel járhat. Kiemelt figyelmet fordítanak a megelőzés, a korai diagnózis és a személyre szabott kezelés fontosságára.
Az EAACI fontosnak tartja a figyelmet ilyen módon is a betegségre irányítani. Felmérésük alapján az allergiás betegek száma Európában eléri a 150 milliót, s a jövőben további emelkedéstől tartanak. Kutatók szerint napjainkban három gyermekből egy allergiás, az elkövetkező tíz évben pedig vélhetően az európai lakásság felénél kimutatható lesz majd a betegség valamilyen típusa. A kampány során a betegség tüneteinek megismertetése mellett, annak egyéb következményeire is igyekeznek felhívni a társadalom figyelmét: az allergia befolyásolja az életminőséget, a betegség egyénenként eltérő súlyossági fokban jelentkezhet, kezelése magas költséggel járhat. Kiemelt figyelmet fordítanak a megelőzés, a korai diagnózis és a személyre szabott kezelés fontosságára. Az első vizsgálatban résztvevő 384, önmagát penicillin allergiásként definiáló beteg közül valójában csak 6 százaléknál volt az allergia teszttel is igazolható. A másik vizsgálat során, a műtétre váró 38 beteg esetében pedig egyiküknél sem született pozitív eredmény.
Az első vizsgálatban résztvevő 384, önmagát penicillin allergiásként definiáló beteg közül valójában csak 6 százaléknál volt az allergia teszttel is igazolható. A másik vizsgálat során, a műtétre váró 38 beteg esetében pedig egyiküknél sem született pozitív eredmény.


Utolsó kommentek